Считается, проблема избыточного веса в том, что человек не соответствует каким-то принятым визуальным стандартам, а для похудения нужно просто поменьше есть и побольше тренироваться. В действительности, ожирение — одно из распространённых заболеваний со своими рисками и особенностями лечения.
Неинфекционные заболевания, связанные с ожирением, входят в тройку основных причин смерти практически во всех регионах мира.
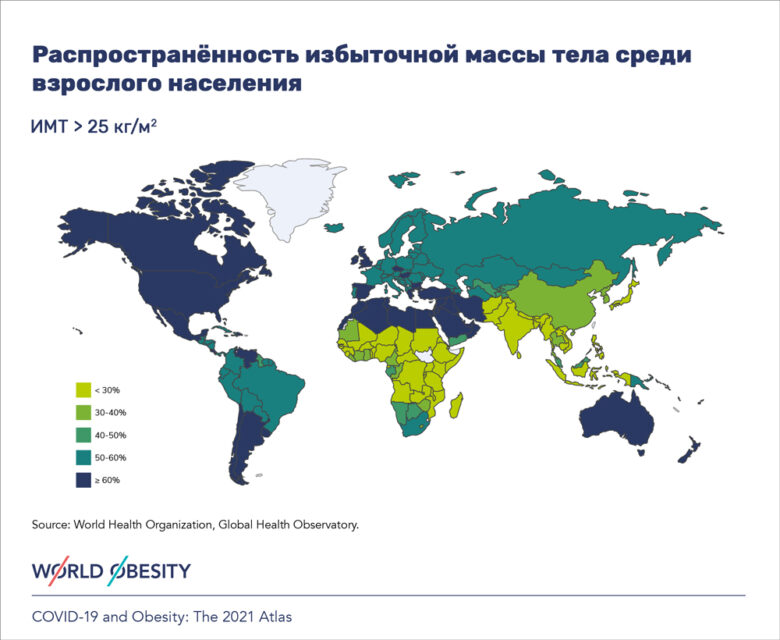
В России распространённость ожирения и избыточной массы тела среди взрослого населения колеблется в пределах 20−54%.
Никто не выбирает эту болезнь по собственному желанию, а лечение намного сложнее, чем уравнение «меньше ешь, больше двигайся». Разбираем, в чём опасность ожирения, как эффективно работать с ним и как не нужно худеть.
Что такое ожирение и какие есть степени
Ожирение — это патологическое чрезмерное накопление жировой ткани, представляющее риск для здоровья.
Существует несколько степеней ожирения. Они определяются исходя из значений индекса массы тела (ИМТ):
- 25−29,9 кг/м2 — избыточная масса тела;
- 30−34,9 кг/м2 — ожирение I степени;
- 35−39,9 кг/м2 — ожирение II степени;
- более 40 кг/м2 — ожирение III степени.
Считается, что наибольшие риски для здоровья несут ожирение III степени или II степени, особенно если есть сопутствующие заболевания.
Чем опасно ожирение
Помимо тяжести при ходьбе и привычных движениях, одышки, снижения общей выносливости, ожирение негативно влияет на долгосрочный прогноз качества и продолжительности жизни.
Ожирение повышает риски более чем 200 заболеваний, среди которых диабет 2-го типа, сердечно-сосудистые заболевания, некоторые виды рака, заболевания опорно-двигательного аппарата, желудочно-кишечного тракта, нарушения работы репродуктивной системы, психические расстройства и другие.
Риски осложнений возрастают с увеличением ИМТ, поэтому рекомендации по снижению веса — это необходимость, вызванная заботой о здоровье, а не об эстетической стороне вопроса.
Плюсы снижения веса при ожирении
Что даёт похудение и удержание веса с помощью постепенного изменения образа жизни и питания:
- снижение рисков развития сахарного диабета на 58%;
- ремиссия или уменьшение степени проявлений диабета 2-го типа в 50% случаев;
- снижение рисков развития сердечно-сосудистых заболеваний;
- улучшение показателей артериального давления, уровня липидов крови;
- снижение частоты возникновения апноэ во сне;
- снижение риска развития депрессии;
- улучшение подвижности, физической выносливости и качества жизни в целом.
Ощутимая польза для здоровья отмечается уже при похудении всего на 5% от изначального веса.
Учитывая эти данные, длительность и качество жизни напрямую зависят от нормализации и стабилизации веса.
Эффективные способы похудения при ожирении
Рекомендации по лечению ожирения здравоохранительных организаций мира говорят, что существует несколько работающих способов: здоровое питание, физическая активность, психотерапия, медикаментозная терапия и бариатрическая хирургия.
Изменения в питании. Для снижения веса нужен дефицит калорий. При этом экстремальное ограничение калорийности не приносит долгосрочных результатов, а если к нему есть строгие показания, оно должно проводиться в специальных учреждениях под контролем медицинского персонала.
В остальных случаях рекомендуемые изменения в питании отражают международные рекомендации по здоровому рациону: уменьшение или исключение сильно обработанных продуктов, сладостей, фастфуда, сладких напитков.
Для изменений в питании эффективно отслеживать размер порции, развивать навык анализа чувства голода и насыщения, постепенно менять текущие пищевые привычки.
Стандарт диетотерапии при ожирении — сбалансированные системы питания: например, средиземноморская диета и диета для коррекции артериальной гипертензии (DASH).
В долгосрочной перспективе показала эффективность низкожировая диета с ограничением жиров в суточном рационе до 30% и менее. Другие диеты не показали своих преимуществ для похудения и удержания веса: низкоуглеводные (LCHF, кето), высокобелковые, экстремальные варианты низкокалорийных диет от 200 до 800 ккал/сутки.
Интервальное голодание также не показало себя более эффективно, чем сбалансированные варианты диет, однако некоторым людям оно может быть удобно из-за простоты контроля.
Важно понимать, что здоровое сбалансированное питание — не равно диета, к которой можно прибегать временно, только чтобы снизить вес. Это часть образа жизни, которая позитивно влияет на здоровье и самочувствие вне зависимости от того, есть цель похудеть или нет.
Поведенческая терапия, или коррекция пищевого поведения. В сочетании с изменениями в питании и с увеличением физической активности показала более выраженный и стойкий эффект, чем только диетический подход.
Главные навыки, которые стремятся развить у пациентов в поведенческой терапии, — чувствовать голод и насыщение, отличать голод от аппетита, выявлять, какие ситуации приводят к перееданию, и постепенно менять поведенческие паттерны. Ещё два важных навыка — самоконтроль и планирование питания. В этом помогают дневник питания, трекер привычек, продумывание рациона на неделю.
Поведенческая терапия требует участия специалиста, который поможет определить цели, мотивацию, поддержит информационно и психологически на всех этапах работы: снижение веса, закрепление привычек и достигнутого результата.
Иногда ожирению сопутствуют расстройства пищевого поведения — в таком случае критически важно обратиться к врачу-психиатру или психотерапевту для точной диагностики и планирования терапии. Процесс снижения веса должен проходить под наблюдением специалиста. Мы рекомендуем прочитать наши статьи по теме: «Как жёсткие диеты и ограничения влияют на пищевое поведение» и «Памятка психологической безопасности при снижении веса».
Достаточная физическая активность даже при отсутствии других действий способствует профилактике избыточного веса, увеличению общей продолжительности жизни и снижению рисков хронических заболеваний, особенно ССЗ.
Именно физическая активность делает вклад в профилактику и уменьшение степени опасного абдоминального типа ожирения и улучшает состав тела. Однако сама по себе физическая активность без изменений привычек в питании даёт минимальный вклад в похудение и поддержание целевого веса.

Если в течение 3−6 месяцев при изменениях в питании и физической активности и при следовании всем рекомендациям вес не снижается хотя бы на 5%, назначается медикаментозная терапия.
Могут использоваться препараты с различным эффектом: одни подавляют аппетит, другие — влияют на метаболизм, препятствуют усвоению жиров или углеводов. Ни одно лекарство не отменяет необходимости изменений в образе жизни, а только дополняет их. Необходимость и безопасность подобной терапии, дозировку и режим приёма определяет лечащий врач.
При ожирении II степени с сопутствующими заболеваниями и III степени, если нет эффекта от немедикаментозной и медикаментозной терапии, может быть назначено хирургическое лечение — проведение бариатрической операции.
Бариатрическая операция — это операция по сокращению объёма желудка или уменьшению всасывания питательных веществ. Существует несколько видов бариатрических операций, показания к ним определяет лечащий врач.
Как не нужно худеть
Альтернативные способы снижения веса насчитывают сотни подходов и приёмов: от безобидных, но бесполезных, до опасных и калечащих.
Ни один из альтернативных методов не показал достоверных эффектов для долгосрочного похудения, а часть из них несёт серьёзные риски для здоровья.
Клизмы, особенно растворами с различными добавками, могут быть опасны обеднением микробиоты кишечника, повреждениями и перфорацией стенок кишечника и нарушениями функций пищеварения.
Голодание и детокс-программы чреваты дефицитами питательных веществ и расстройствами пищевого поведения.
Обёртывания плёнками и избыточное увлечение сауной в попытке изгнать «лишнее» — обезвоживанием и нарушением электролитного баланса.
Почему важен комплексный подход при лечении ожирения
Высокий вес и избыточное накопление жировой ткани меняет процессы метаболизма, пищеварения, работы эндокринной, сердечно-сосудистой и нервной систем, опорно-двигательного аппарата, влияет на ментальное здоровье.
Человек с ожирением, как и человек с любым другим заболеванием, нуждается в обследовании и наблюдении медицинских специалистов. Профильные врачи — эндокринолог, терапевт, диетолог, кардиолог, психиатр и другие — помогут понять индивидуальные особенности работы организма, диагностировать сопутствующие заболевания и нарушения, назначить лечение и дать рекомендации.
В медицине уже есть лекарственные средства и хирургические методы, помогающие снижать вес, но они эффективны только в сочетании с изменениями в образе жизни: в питании, физической активности, режиме и долгосрочных привычках. И с этой стороны, помимо врачей, могут быть полезны программы и консультанты по здоровому образу жизни, психологи, тренеры со специализацией по работе с людьми с высоким весом.
ЗОЖ нужен любому человеку, но все изменения должны быть одобрены лечащим врачом и безопасны для человека. Когда работа всех необходимых человеку профильных специалистов идёт сообща, результат куда более вероятен.
Литература
1. Shekar, Meera; Popkin, Barry. 2020. Obesity: Health and Economic Consequences of an Impending Global Challenge. Human Development Perspectives;. Washington, DC: World Bank. © World Bank.
2. Health Effects of Overweight and Obesity in 195 Countries over 25 Years. N Engl J Med. 2017;377(1):13. Epub 2017 Jun 12.
3. Prevalence of Obesity and Severe Obesity Among Adults: United States, 2017−2018
4. Бутрова С.А. От эпидемии ожирения к эпидемии сахарного диабета // Международный эндокринологический журнал. — 2013. — № 2(50). — C.19−24.
5. Who.int [Internet]. World Health Organisation Global Health Observatory data repository. Prevalence of obesity among adults, BMI ≥ 30, age-standardized. Estimates by country
6. 2013 AHA/ACC/TOS guideline for the management of overweight and obesity in adults: a report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines and The Obesity Society.
7. Mortality and cardiac and vascular outcomes in extremely obese women.JAMA. 2006;296(1):79.
8. Midlife body mass index and hospitalization and mortality in older age. JAMA. 2006;295(2):190.
9. Body weight and mortality among men and women in China.JAMA. 2006;295(7):776.
10. Overweight, obesity, and mortality in a large prospective cohort of persons 50 to 71 years old. N Engl J Med. 2006;355(8):763. Epub 2006 Aug 22.
11. Body-mass index and mortality in Korean men and women. N Engl J Med. 2006;355(8):779.
12. Reduction in the incidence of type 2 diabetes with lifestyle intervention or metformin. N Engl J Med. 2002;346(6):393.
13. Association of an intensive lifestyle intervention with remission of type 2 diabetes. JAMA. 2012;308(23):2489.
14. Primary care-led weight management for remission of type 2 diabetes (DiRECT): an open-label, cluster-randomised trial. Lancet. 2018;391():541. Epub 2017 Dec 5.
15. 10-year follow-up of diabetes incidence and weight loss in the Diabetes Prevention Program Outcomes Study. Lancet. 2009;374(9702):1677. Epub 2009 Oct 29.
16. Long-term effects of lifestyle intervention or metformin on diabetes development and microvascular complications over 15-year follow-up: the Diabetes Prevention Program Outcomes Study. Lancet Diabetes Endocrinol. 2015 Nov;3(11):866−75. Epub 2015 Sep 13.
17. Are metabolically healthy overweight and obesity benign conditions?: A systematic review and meta-analysis. Ann Intern Med. 2013 Dec;159(11):758−69.
18. Metabolically Healthy Obesity, Transition to Metabolic Syndrome, and Cardiovascular Risk. J Am Coll Cardiol. 2018;71(17):1857.
19. apps.who.int/iris/bitstream/handle//337001/-rus.pdf
20. Effects of low-carbohydrate vs low-fat diets on weight loss and cardiovascular risk factors: a meta-analysis of randomized controlled trials. Arch Intern Med. 2006;166(3):285.
21. Effect of Alternate-Day Fasting on Weight Loss, Weight Maintenance, and Cardioprotection Among Metabolically Healthy Obese Adults: A Randomized Clinical Trial. JAMA Intern Med. 2017;177(7):930.
22. Behavioral treatment of obesity in patients encountered in primary care settings: a systematic review. JAMA. 2014;312(17):1779.
23. Behavioral and Pharmacotherapy Weight Loss Interventions to Prevent Obesity-Related Morbidity and Mortality in Adults: Updated Evidence Report and Systematic Review for the US Preventive Services Task Force. JAMA. 2018;320(11):1172.
24. Aerobic or Resistance Exercise, or Both, in Dieting Obese Older Adults. N Engl J Med. 2017;376(20):1943.
25. Pharmacological management of obesity: an endocrine Society clinical practice guideline. J Clin Endocrinol Metab. 2015;100(2):342. Epub 2015 Jan 15.
26. TOS Guidelines (2013) for Managing Overweight and Obesity in Adults











Добавить комментарий